- TOP
- 健康イベント&コンテンツ
- 寝ても疲れが取れないなら要チェック!あなたの睡眠の質 大丈夫ですか?
毎日、よく眠れていますか。令和6年2月、厚生労働省より、科学的な知見に基づいた
健康づくりのための睡眠ガイド 2023 が発表されました。
睡眠の悩みを解消する方法や、ぐっすり眠ってすっきり目覚めるためのコツをご紹介します。
あなたはどんな「夢」を
見ていますか?
朝起きたとき、「今日は次々に夢を見た」
「知らない人に追いかけられるイヤな夢だった」などと、
夢を思い返すことはありませんか。
実は、十分な睡眠時間が取れている人ほど、
夢を見る頻度が高いと言われています。
また、楽しい夢、怖い夢など夢にもいろいろありますが、
悪夢が多い場合は日中のストレスがたまっているといえます。
「睡眠によくないこと」
していませんか?
睡眠にはさまざまなことが影響しています。
「ぐっすり眠れる」「毎日すっきり目覚める」というのが理想ですが、
そうできないのには何が影響しているのでしょうか。
皆さんが「眠り」について感じている疑問を、
睡眠の専門家である国立精神・神経医療研究センターの
栗山健一先生に伺いました。
Q睡眠時間が少なくても質が良ければOK?
A睡眠時間と睡眠の質は相互に関係しています
良い睡眠のためには、睡眠時間を確保することと、睡眠の質を上げることの2つが重要です。
「時間」を確保しても「質」が低ければ良い睡眠とはいえませんし、「質」を上げるためには「時間」を確保することが必要なので、どちらが欠けても良い睡眠にはならないのです。それ以外に睡眠環境づくり・生活習慣・嗜好品のとり方・睡眠障害という4つの要素も良い睡眠を得るために大切です。
睡眠環境や生活習慣が整っていなかったり、嗜好品をとりすぎていたり、睡眠障害があったりすると、睡眠時間に悪影響を及ぼし、睡眠の質も低下します。
「良い睡眠」って何だろう
Q「睡眠の質」って何を目安にすればいいの?
A「睡眠休養感」で測ります

 「睡眠休養感」とは、「睡眠で十分に休養がとれている」という感覚のことをいいます。
「睡眠休養感」とは、「睡眠で十分に休養がとれている」という感覚のことをいいます。
「睡眠休養感」が低いと、高血圧や肥満や糖尿病などになりやすいだけでなく、うつ病の発症にもかかわるという調査結果もあります。
睡眠不足はもちろんですが、仕事などによる日中のストレスや食習慣の乱れ、運動不足、高血圧や糖尿病などの慢性疾患があると、睡眠休養感が低下しやすくなります。
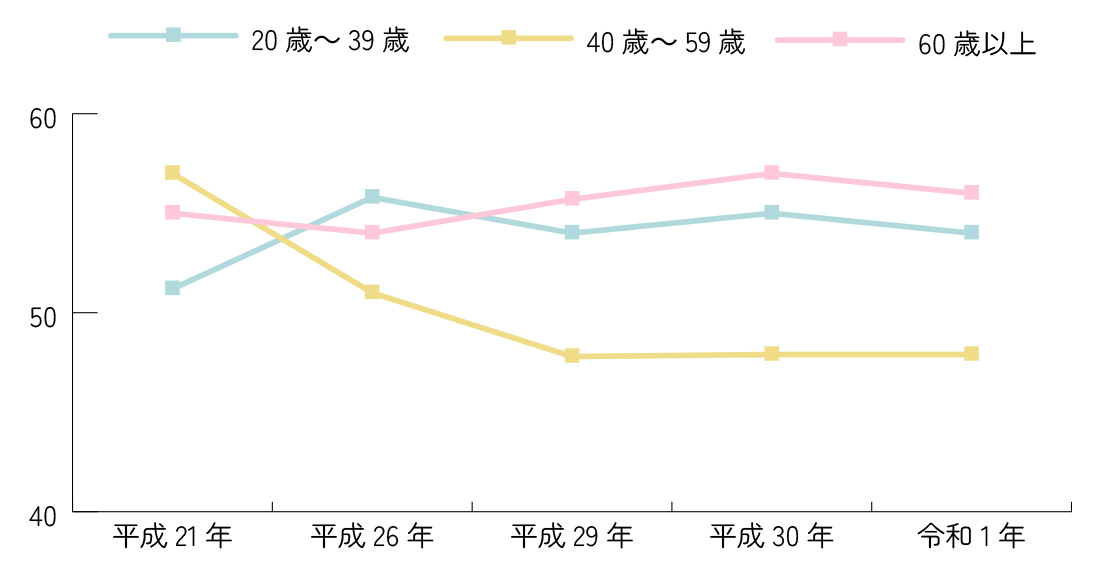
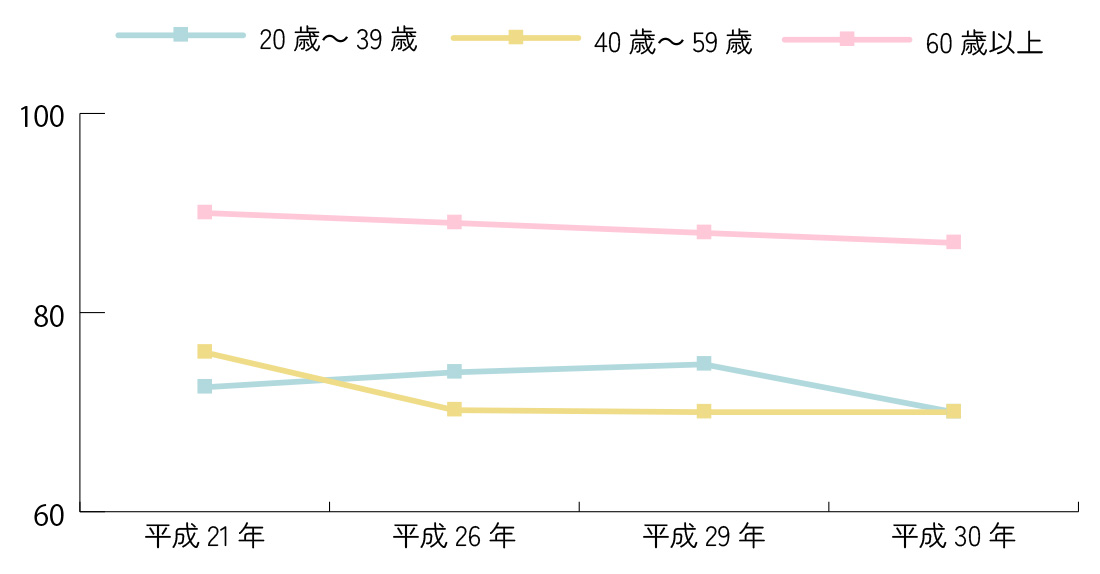
日本人の睡眠時間は
足りていない⁉
Q寝ている途中で目が覚めたとき、睡眠時間はどうカウントするの?
A途中で起きていた時間は除きます
 寝ている途中で目が覚めることを「中途覚醒」といいます。例えば、3時間寝てから10分中途覚醒があり、その後に3時間寝た場合、睡眠時間は6時間とカウントし、途中で目覚めていた時間はカウントしません。
寝ている途中で目が覚めることを「中途覚醒」といいます。例えば、3時間寝てから10分中途覚醒があり、その後に3時間寝た場合、睡眠時間は6時間とカウントし、途中で目覚めていた時間はカウントしません。
中途覚醒した場合の睡眠の質については、睡眠時間がどの程度こま切れかによって異なってきます。中途覚醒がなく、ぐっすり眠るのがベストですが、中途覚醒は必ずしもすべて自覚できるとは限らず、現実的にはほとんどの人が中途覚醒しています。
「寝ても疲れがとれない」
ときにできること
Qしっかり寝ようと思い、早めに床についても
よく眠れないのですが……
A寝床で長い時間過ごしすぎると睡眠の質が損なわれます

床の上で過ごす「床上時間」は、20~30代では7時間程度ですが、45歳以上では徐々に増加して、75歳では7.5時間を超えます。若い世代ほど床上時間の不足に伴って睡眠不足になりやすく、シニア世代ほど必要な睡眠時間に比べて床上時間が長くなりやすいといえます。
良い睡眠を得ようとして、体が必要とする睡眠時間以上に寝床で長い時間を過ごすと、かえって睡眠の質が悪くなり、睡眠休養感が低下する可能性があります。
「このぐらいの時間は眠らなくちゃ」と考えず、その時その時で必要なだけ眠ることが理想です。
日中は楽しく活動的に過ごして、夜に布団に入るのは眠くなってからとし、「睡眠時間」=「床上時間」を心がけるとよいでしょう。
必要な睡眠時間より長く寝床で過ごすほど、夢を見る頻度も増える傾向があります。夢見の多さを自覚している人は、寝床で過ごす時間が長すぎないかどうか、睡眠習慣を見直してみましょう。
睡眠の質を上げるために、
今日からできること
睡眠の質を上げる3つのポイント?
POINT1生活リズムと眠る環境を整えよう

日中に日光を浴び、夜間は照明を暗くする
人間には、外界の環境と自分の体とを同期して、「日中は活動し、夜間は眠る」というリズムを作る「体内時計」が備わっています。朝、日光を浴びることで体内時計はリセットされ、睡眠と覚醒のリズムが整い、すっきり起きることができます。また、日中に光を多く浴びると、夜間に睡眠を促す「メラトニン」というホルモンの分泌量が増え、体内時計のメリハリが強くなりスムーズに眠りに入り、朝の目覚めも良くなります。
ただ、就寝前に光を浴びるとメラトニンの分泌が遅れ眠りにつきにくくなることや、寝ている間の光でも睡眠の質が悪くなることがわかっています。寝室の照明はできるだけ暗くし、スマートフォンやタブレット端末を持ち込まないことが大切です。
こどもは特に「朝食」と
「運動」に、
働く世代は
「運動」に注意
こども

こどもの睡眠時間の目安は?
米国睡眠医学会では、小学生は9~12時間、中学・高校生は8~10時間の睡眠を推奨しています。これは睡眠時間に関する調査や研究に基づいて見積もられた時間であり、多くの国で参考にされているものです。早寝早起き習慣を保ち、この推奨時間を参考にして睡眠時間を確保するようにしましょう。
シニア世代は日中に
「運動」や
「集団レクリエーション」を

床で過ごす時間は8時間未満に
65歳以上のシニア世代では、床上時間が約8時間以上の場合に総死亡率が増加することがわかっています。床上時間が8時間以上にならないように気をつけながら、必要な睡眠時間を確保しましょう。
必要な睡眠時間は個人差がありますが、6時間程度が目安です。シニアの場合は睡眠時間が6時間未満でも十分な場合もあります。
また、睡眠休養感がない場合も健康リスクが増加します。生活習慣や寝室の睡眠環境などを見直すとともに、寝床で考え事をしない、眠れないときは寝床を離れて静かで暗めの場所で眠気が訪れるのを待つなどの対策が有効です。
長時間の昼寝は避け、地域活動を通して運動を
必要な睡眠時間は短くなり、昼夜のメリハリが低下するのにともなって、日中の活動量が減り、昼寝時間が増える傾向が強まるのがシニア世代の特徴です。長い昼寝や1日に何回もの昼寝は夜の睡眠の質が低下するだけでなく、健康リスクや認知機能が低下するリスクが高まります。そのため、シニア世代では、日中の活動量を増やすことが大切になります。
日中はできるだけ長く太陽の光を浴びるようにし、地域で開催しているイベントなどを活用して、習慣的に運動を行うといいでしょう。1日60分未満でも、週に複数回行うことで、入眠のしやすさの改善、必要な睡眠時間の増加、睡眠の質の改善などが見込めます。
生活習慣を改善しても
睡眠に問題があれば、
受診がおすすめ
眠れない、眠っても疲れが取れない、日中にとても眠くなるなどの症状は、 運動不足などの生活習慣や寝室の睡眠環境、嗜好品のとり方などによる場合と、 「睡眠障害」による場合があります。
生活習慣や睡眠環境、嗜好品のとり方を見直しても症状が続き、
日中の生活に影響しているときは、睡眠障害の可能性があるので、
早めに医療機関を受診しましょう。
栗山先生からのメッセージ
日本人は睡眠時間を削って勉強したり、働いたりしがちですが、「しっかり働くにはしっかり眠る」ことこそが、グローバルスタンダードです。
ただ、睡眠時間と健康リスクには関係がありますが、国民の平均睡眠時間が短いにもかかわらず、日本は今でも長寿の国です。つまり、睡眠時間だけが長寿につながるわけではなく、世代ごとに必要な睡眠時間に見合った睡眠スケジュールや良質な睡眠の確保とともに、健康的な生活習慣を保ち、毎日楽しく活動的に過ごすことが大切です。
適正な睡眠時間がとれるかどうかには、仕事量や家庭での役割、通勤時間など、社会的な要素が絡んでおり、個人の努力や工夫だけではどうにもならないことも少なくありません。
皆が良い睡眠をとれるように、社会全体の価値観をゆるやかに変えていく必要があります。
そのためにも、個人の感覚だけに頼らず、客観的・科学的な基準が必要で、このガイドはそれに基づいて作成したものです。良い睡眠を得るためのコツとして、ぜひ活用していただければと思います。

 栗山健一先生
栗山健一先生
国立精神・神経医療研究センター精神保健研究所 睡眠・覚醒障害研究部部長。
日本睡眠学会総合専門医・指導医(理事)、精神保健指定医、日本精神神経学会専門医・指導医。
1999年筑波大学医学専門学群卒業、2003年東京医科歯科大学大学院修了。国立精神・神経医療研究センター精神保健研究所 成人精神保健部室長、滋賀医科大学精神医学講座准教授・同附属病院診療科長などをへて現職。
2019-2020年度厚生労働科学研究費“「健康づくりのための睡眠指針2014」のブラッシュアップ・アップデートを目指した「睡眠の質」の評価及び向上手法確立のための研究”、2021-2023年度厚生労働科学研究費“適切な睡眠・休養促進に寄与する「新・健康づくりのための睡眠指針」と連動した行動・習慣改善ツール開発及び環境整備”の研究開発代表者を務めている。